心肺蘇生のガイドライン”RECOVER”を基にして心肺蘇生の方法について学んできました。
そして今回がその第3弾です!!
このブログを見ればあなたもCPRマスターです(・∀・)!!
モニタリング開始!
ここからは2次救命処置(ALS)に当たるモニタリングの方法について、RECOVERのガイドラインに沿って一緒に確認していきましょう(=゚ω゚)ノ
前回までの記事をまだご覧になっていない方はこちらもぜひご覧ください↓↓↓↓


モニタリングについては、普段から手術の麻酔管理等でよく見ていると思いますので難しく構える必要はありません(`・ω・´)!
確認する項目としてはECG、血圧、SpO₂、ETCO₂、体温などがあります。
ただし、CPR中からROSCするまでの間はECGの波形とETCO₂に注目するようにしましょう!!

ETCO₂
ETCO₂(終末呼気二酸化炭素濃度)がなぜ重要かというと…
身体の中でCO₂はまず細胞で産生されます。
そして血流にのって肺へ運ばれて、肺胞で換気されることで体外へと排出されます。
つまり体外にCO₂を排出すためには
- 組織での代謝
- 血流で運ぶための循環
- 肺での換気
の3つがそろわなければならないのです!!
そしてCPA時にはこの3つが正常に機能していないためCO₂は排出量が低下します。
しかし、CPRを行い胸部圧迫を開始することで循環が改善します。
そして、人工呼吸を開始することで換気が改善されます。
そのためETCO₂は
- 胸部圧迫の質の評価
- ROSCの早期発見
に役立ちます(=゚ω゚)ノ
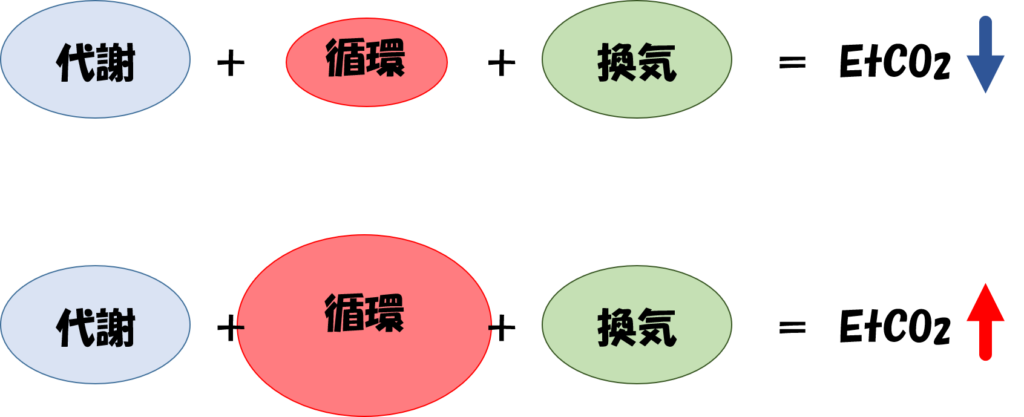
上図:循環低下によるETCO₂低下 下図:循環改善によるETCO₂上昇
質の良い胸部圧迫ができていれば…
ETCO₂>15mmHg
となります!
ROSCの際にはETCO₂が急激に上昇します!!
しかし、薬剤で重炭酸製剤(例:メイロン)を使用した時は薬剤の効果でETCO₂が上昇しますので評価の際には注意が必要です💦
CPR時は必ずETCO₂をモニタリングしましょう(`・ω・´)!
ECGの波形
心電図の波形ってなんだかすごく難しいイメージですよね…
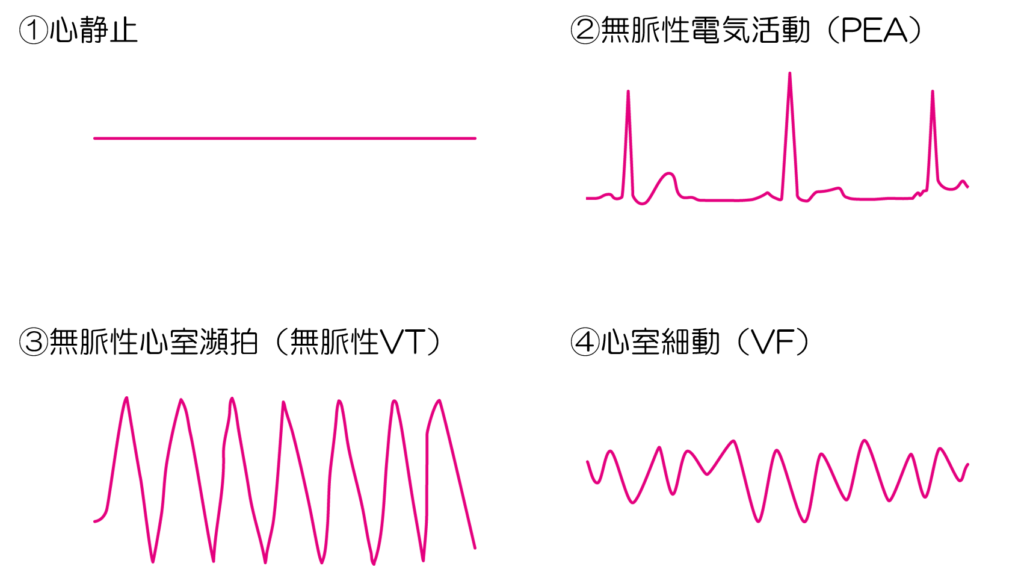
でもCPA時に抑えておくべきは波形はたった4つです!!
この4つは確実にわかるようにしておきましょう(=゚ω゚)ノ
①心静止
心臓の電気活動が完全に止まっている状態です。
特徴:
規則的な波形も無く、横一線の波形をしています。
対処方法:
薬剤投与!(エピネフリンorバソプレシン)
②PEA(無脈性電気活動)
心臓の電気活動のみが残っている状態であり、心拍出はできていません。
特徴:
規則的な波形があり、心拍数<200回/分
対処方法:
薬剤投与!(エピネフリンorバソプレシン)
③無脈性VT(無脈性心室頻拍)
心室から過剰な電気信号が発生し、心臓が空撃ちしている状態です。
特徴:
規則的な波形があり、心拍数>200回/分
対処方法:
除細動!!
④VF(心室細動)
心室からの無秩序かつ過剰な電気信号が発生している状態で、心拍出はできていません。
特徴:
規則的な波形なし、横一直線ではない波形
対処方法:
除細動!!
②のPEAはなんだか一見、正常な波形に見えますよね(; ・`д・´)?
実はこのPEAは心静止でもなく無脈性VTでもなくVFでもないけど、患者は心肺停止している状態であればすべてがPEAになるのですΣ(・ω・ノ)ノ!
ROSCしている場合は、ETCO₂の上昇や脈圧が触知できるようになりますのでそれが確認できなければPEAと判断し薬剤投与と共に胸部圧迫を継続します!
これらのモニターcheckは5秒で判断します(`・ω・´)!
判断に迷ったり、確認者毎で判断が分かれるときはまず胸部圧迫を継続しましょう!
投薬について
ここでは主に使用する薬剤についてご紹介いたします。
投与する薬剤を用意するときに大切なことは、必ず生理食塩水をシリンジで用意するということです(`・ω・´)!
CPAの時は循環が著しく低下していますので留置から薬剤を入れただけでは薬剤が循環してくれません💦
そのため10~20mlの生理食塩水で必ずフラッシュする必要があります!
だから生理食塩水も必ず用意するようにしましょうφ(..)!!
エピネフリン
これはボスミンの事です!
心静止やPEAの時に適応となります。人手がたくさんあるようであれば、必要な時にすぐ投与できるよう胸部圧迫やルート確保しながら同時に用意しておくとGoodです!
まずは低用量(0.01mg/kg)から使用します。
0.01mg/kgですので、使っているボスミン1アンプルが1mg/mlのものであれば0.01ml/kgとなります(・ω・)ノ
(※注:各病院さんで使用している内容量は異なると思いますので、各自計算はし直してみてくださいね!!)
この少ない量を急いでいる時だと操作しにくくなるため10倍希釈で用意しておくと投与も正確にしやすくなります!
つまり投与量は10倍希釈なので0.1ml/kgとなります!
患者が猫や小型犬であれば2.5mlシリンジにボスミン0.2ml吸って、2mlまで生理食塩水でメスアップすれば十分です!
20kgを超えてくるような大型犬であれば10mlシリンジで用意すると良いでしょう!!
投与後はすぐに胸部圧迫を再開します。
効果が認められないようであれば再度投与しますが、投与の間隔は3~5分程必要となります。
そのため2分間の胸部圧迫=1サイクルとして、2サイクル毎に投与するようにします(`・ω・´)
それでも反応が無ければ高濃度(0.1mg/kg)での使用を検討します。
じゃあ…
最初から高用量の方がいいんじゃないの?
と思われるかもしれませんが、低用量から始めるのにはちゃんと訳があるのです(゚д゚)!
エピネフリンを高用量で使用するとROSC率は上昇します。
これだけ聞くと良さそうに聞こえますが、実は生存退院率には関連しないとされているのです…
つまり…
自己心拍は再開するけど生きて帰ることができるわけではない…
ということになってしまうため、まずは低用量からスタートするのです!!

アトロピン
副交感神経遮断薬であり手術の前投与としてもよく使われている薬剤ですね(=゚ω゚)ノ
迷走神経の過緊張による心静止やPEAに適応とされていますが、必ずしもこれが効果抜群というものでは無いようです💦
理論上は迷走神経の過緊張による心静止やPEAは起こることがあり、アトロピンが迷走神経を抑制する効果があるため使用されています。
また使用する0.04mg/kgであれば副作用はほとんどないため使用してもデメリットは無いのです。
ただし、高用量での使用はこれまた予後を悪化させるようですので注意しましょうΣ(・ω・ノ)ノ!
少し古い資料ですが、薬剤がどのような効果を期待して使われているのかが書いてあるのでもし気になる方は見てみてください↓↓↓↓
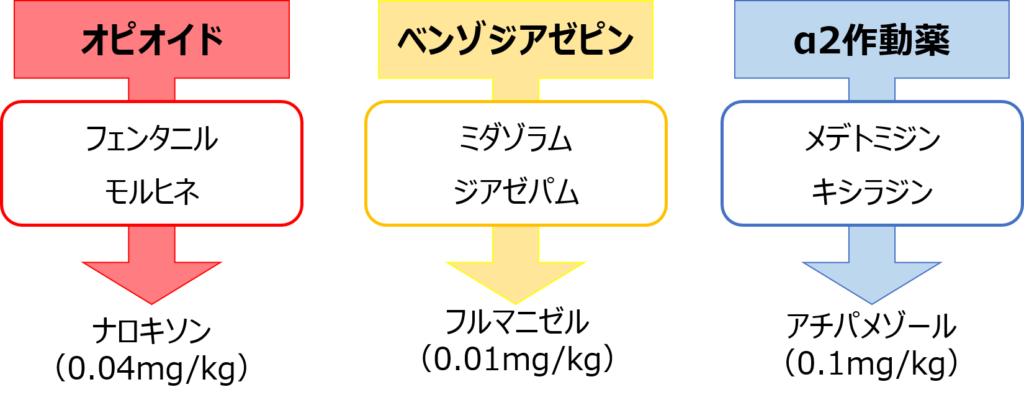
拮抗薬
心肺機能や意識に影響を及ぼす薬剤の投与が確認できる場合は速やかに拮抗薬を投与します!
拮抗薬の投与による副作用は少ないそうです(`・ω・´)
どの薬にどの拮抗薬なのかがパッと出てくるようにしておけるとGoodですね(*‘∀‘)
輸液は必要?
CPR時にはルートを確保したらそのままルーチンで輸液を開始しているという方も多いのではないでしょうか?
しかし、血液量が正常な患者であれば静脈点滴は不必要なため「とりあえず」の静脈点滴は推奨されていませんΣ(・ω・ノ)ノ!
ですので、患者の状況を把握し出血や脱水などで明らかに循環血液量が不足している場合のみ静脈点滴を開始するようにしましょう!!
除細動について
除細動とは、よくテレビドラマで見るような電気ショックのことです。
除細動を適応とするECGの波形を確認したら即座に実施します。
その波形というのは…
- 無脈性VT
- VF
です(・ω・)ノ
どちらも過剰な電気信号による異常波形ですので、除細動器の電気ショックで洞調律(正しい電気信号)に戻すことが目的です。
実施後はすぐに胸部圧迫を再開し、2分後に再評価をします!
除細動が成功すれば
『洞調律に戻る』or『心静止』
となります。
心静止でいいの?
と思われるかもしれませんが、心静止ということは『異常な電気信号を止めることができた』という事ことです。
つまり、正しい電気信号に戻すための第一歩が成功しているのでOKということです!
しかし心静止であること自体は良いことではありませんので胸部圧迫と薬剤投与等のCPRは継続する必要があります。
除細動の方法は大きく分けると2種類存在します(・ω・)ノ
電気的除細動
医療ドラマで出てくるような機械を使った除細動の方法です。
使用時の注意点は以下の通りです↓↓↓↓
- 実施者は必ずゴム手袋を装着し、実施者や周囲の人も患者には触れないように!
- もし触れていると感電します。
- 実施するときには「離れて!」とか「clear!」と声をかけてからにしましょう。
- モニターや人工呼吸器は外す!
- 対応機器は接続したままでもOK
- ハンドパドルには専用のゼリーをつける!
- エコー検査のゼリーは通電性が低いため代用は不可です。
- アルコールは発火や火傷の危険性があるため使用不可です。
- 心臓を挟むようにパドルを当て完全に密着させる!
電気的除細動器の使用時は、これらに注意して実施しましょう(`・ω・´)
機械的除細動
これはテレビドラマでたまーに見かける方法で、心臓をめがけて胸部を直接手で叩く方法です(; ・`д・´)!
しかし、これはあくまでも電気的除細動が使用できない時のみに実施する究極の方法です。
間違っても第一選択にしないようにしましょう(;゚Д゚)

まとめ
CPRの手順等をまとめてきましたが大事なことはただ1つ!!
CPRはチームプレーということです(`・ω・´)!!
声を掛け合いみんなで協力してこそCPRは可能になります。
そしていざという時のために普段からのトレーニングも必要です。
毎日のようにCPA患者がやってくるわけではありません。最低でも6か月に1度はCPRの手順の確認や準備するもの等をスタッフみんなで確認すると良いでしょう(`・ω・´)ゞ
そして誰がどの役を担当しても大丈夫なようにしておくことがCPRの成功率を高めてくれます!
- 早期発見
- 適切な処置
- チームワーク
この3つがそろったら完璧です!
1つでも多くの命を救えるように一緒に頑張りましょう(*^▽^*)!
それでは!
See you next time!!(´艸`*)



コメント